
Wat is vaatlijden?
U heeft pijn bij het lopen in uw heup, bil of been of u kunt enkel korte afstanden lopend afleggen, omdat de bloedtoevoer naar de benen onvoldoende is. De pijn wordt veroorzaakt door een vernauwing in de levensslagader (aorta) en of de slagaderen in het bekken. Wanneer u zich inspant verlangen de spieren in uw been extra bloed, dit bloed komt door vernauwing in uw slagaders onvoldoende op de plaats van bestemming. Wanneer de bloedvoorziening naar de benen ernstig verstoord is, kan het zelfs zo zijn dat u pijn heeft terwijl u in bed ligt. Dit kan uw nachtrust ernstig verstoren. Het naast het bed laten hangen van het betreffende been wil wel eens helpen, de doorbloeding wordt dan door de zwaartekracht geholpen.
Wanneer de bloedvoorziening nog ernstiger verstoord is, kunt u wondjes aan de voeten krijgen. Deze wondjes kunnen al ontstaan door licht stoten of een te strakke schoen. Deze wondjes genezen zeer traag of niet uit zichzelf omdat er onvoldoende bloed naar dit gedeelte van het been kan komen. Snel opereren is noodzakelijk.
Hoe ontstaat vaatlijden?
Het doorbloedingsprobleem in het been is een gevolg van slagader-verkalking. Slagaderverkalking is een natuurlijk gevolg van het ouderdomsproces. De bloedvaten verliezen op den duur hun elasticiteit en worden dik en stug. Tevens raakt de binnenkant van de slagader beschadigd als gevolg van afzettingen van vetten en kalk. De slagaders worden hierdoor steeds nauwer. Hierdoor kan er minder bloed langs. Het natuurlijke verloop van het ouderdomsproces 'slagaderverkalking' kan versneld optreden als er sprake is van één of meerdere risicofactoren. De belangrijkste is roken. Maar ook een te hoog cholesterolgehalte, te hoge bloeddruk en suikerziekte kunnen tot ernstige vaatproblemen leiden. Andersom kan door het terugdringen van risicofactoren, het versnelde proces van slagaderverkalking worden vertraagd. Bijvoorbeeld door te stoppen met roken en medicatie. U kunt er zelf invloed op hebben.
Behandeling
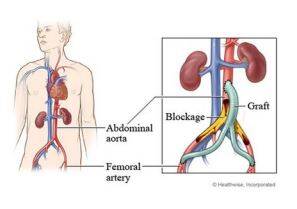
In uw situatie is het noodzakelijk om de bloeddoorstroming naar de benen en heupen te verbeteren door een operatie waarbij de chirurg een aorto-bi-furcatieprothese (een broek) inhecht. Bij deze operatie zijn twee mogelijkheden:
- De chirurg hecht de 'pijpen' van de broekprothese in de slagaders in de buik (aorto-bi-iliacale bypass). Hierbij heeft u één litteken in de buik.
- De chirurg hecht de 'pijpen' van de broekprothese lager in (aorto-bi-femorale bypass). U heeft dan naast het litteken in de buik, ook littekens in de liezen.
Het kan ook zijn dat er 1 van de bekkenvaten dicht zit, u krijgt dan een aorto-iliacale of een aorto-femorale bypass, ofwel een halve broek.
Een aorto-(bi)-femoralebypass is een zware operatie met een kans op grote complicaties en soms zelfs overlijden. De operatie kan gepaard gaan met veel bloedverlies en ook het hart en de nieren worden zwaar belast. Van alle patiënten overlijdt ongeveer 2-3 % als gevolg van de operatie. Daarom is er een zorgvuldige afweging van het operatierisico.
De vaatchirurgen van Amphia verrichten ongeveer 100 van deze operaties per jaar en beschikken dus over een zeer ruime ervaring.
Consult cardioloog & anderen specialisten
De vaatchirurg heeft met u besproken wat de behandelingsmogelijkheden zijn. In uw geval is besloten tot een bypass operatie. Wanneer u in aanmerking komt voor een operatie wordt u gezien door een cardioloog. Daarnaast wordt er bloed bij u afgenomen om een beeld te krijgen van uw algehele gesteldheid. Zonodig wordt een longarts of internist bij de operatie betrokken en worden er voorzorgsmaatregelen genomen. Na toestemming van alle betrokken specialisten kan de operatie plaats vinden.
Voorbereiding
U wordt de avond voor de operatie opgenomen. In het opnamegesprek stelt de verpleegkundige een aantal vragen over uw gezondheid en leefomgeving.
- U moet de dag van de operatie nuchter zijn. U hoort van de verpleegkundige vanaf welk tijdstip u niets meer mag eten of drinken.
- De ochtend van de behandeling wekt de verpleegkundige u al vroeg om voorbereidingen te treffen. Zoals: wassen en operatiekleding aan doen. Hierna kunt u rusten tot de verpleegkundige u naar de operatieafdeling brengt.
Operatie
Bij een aorto-(bi)-furcatie bypass operatie maakt de chirurg een snede van het maagkuiltje tot het schaambot. Alle organen die voor de aorta liggen schuift de chirurg voorzichtig opzij, zodat hij de aorta kan zien. De aorta boven de vernauwing wordt afgeklemd zodat er geen bloed meer naar beneden kan stromen. Door een klem onder de vernauwing kan er geen bloed vanuit het onderlichaam naar boven. Als dit gedaan is, wordt er een vaatprothese ingehecht. Dit is een vaatprothese gemaakt van heel stevige stof (dacron), die de kracht van de aorta op kan vangen.
Pijn na de ingreep
U kunt pijn hebben na de ingreep. Juist omdat pijn per persoon verschilt, is het belangrijk dat u dit zelf goed aangeeft.
Pijnmeting & medicatie
De verpleegkundige vraagt u enkele malen per dag om de pijn met een cijfer aan te geven. Het cijfer '0' houdt in dat u geen pijn heeft en de '10' is de ergste pijn die u zich kunt voorstellen. Heeft u (opkomende) pijn of helpen de medicijnen onvoldoende? Bespreek dit dan meteen met de verpleegkundige of arts. In rust kan de pijn acceptabel zijn, maar soms met doorademen, hoesten of bewegen niet. Wilt u dit ook aangeven? Goede pijnstilling heeft veel voordelen. Na de ingreep kunt u beter slapen, eten en drinken. Dit bevordert uw herstel.
Mogelijke complicaties
Aan iedere operatie zijn mogelijke complicaties verbonden, ook aan deze operatie.
- Trombose (vorming van een bloedstolsel in een ader, slagader of het hart).
- Longembolie (verstopping van kleine longslagaders of longhaarvaten).
- Om zowel trombose als een longembolie tegen te gaan krijgt u elke avond dat u opgenomen ligt een injectie met bloedverdunnend middel van de verpleegkundige.
- Nabloedingen.
- Beschadiging van zenuwen, weefsel en organen.
- Wondinfecties.
- Longontsteking.
Mogelijke specifieke complicaties bij een aorto-(bi)- furcatie bypass operatie.
- Lekkage van de naad tussen het nieuw aangelegde bloedvat en het eigen bloedvat. Een nieuwe operatie is dan nodig.
- De bypass kan na de operatie afgesloten raken door verschillende oorzaken. Een nieuwe operatie kan dit probleem vaak herstellen.
- Reactie van de lymfebanen in de lieswond. Dit kan tot productie van lymfevocht uit de lieswond leiden.
- Door het maken van een litteken kan de huid hierondereen doof of prikkelend gevoel geven. Dit heet neuropraxie.
Na de operatie
Na de operatie wordt u naar de intensive care of de uitslaapkamer gebracht waar u extra in de gaten gehouden wordt. U bent door een aantal slangen verbonden aan apparaten. Dit kunnen zijn:
- Één of twee infusen voor vochttoediening.
- Een bloeddrukband voor bloeddrukbewaking.
- Een dun slangetje in uw rug voor pijnbestrijding.
- Een sonde door uw neus, die via de slokdarm in de maag ligt om overtollig maagsap af te zuigen.
- Één drain in uw buik voor afvoer van eventueel bloed en inwendig wondvocht. Een blaaskatheter voor afloop van urine.
- Een dun slangetje in uw neus voor extra zuurstof. Afhankelijk van uw herstel na de operatie worden al deze slangen verwijderd.
Herstellen
- Als uw toestand zo is dat u naar de verpleegafdeling kan, kunt u een start maken met uw herstel.
- Geleidelijk aan, in de loop van de dagen na de operatie, gaat het drinken beter en gaat u via vloeibare voeding weer op vaste voeding over. Daar is geen vast schema voor. U krijgt de eerste dagen drinken en eten naarmate uw maagdarmstelsel dat kan verdragen. Het kan wat langer duren voordat de ontlasting op gang komt.
- Mogelijk voelt het geopereerde gebied wat doof aan. Dit ontstaat door het doorsnijden van de huidzenuwen bij de operatie. Meestal vermindert het dove gevoel na verloop van tijd.
Weer thuis: leefregels
De opnameduur is meestal 7 tot 10 dagen. Op het moment van uw ontslag bent u zover opgeknapt, dat u geen medische verzorging meer nodig heeft. Maar u kan nog niet meteen uw oude leven oppakken. U heeft tijd nodig om te herstellen. De periode is bij iedereen verschillend, maar u moet rekenen op 3 tot 6 maanden.
- Het is prettig als u extra hulp inschakelt, voor de eerste tijd thuis bij de dagelijkse klusjes in en rondom huis
Er is een aantal leefregels die uw herstel bespoedigen en latere complicaties kunnen voorkomen.
- Zorg ervoor dat de slagaderverkalking zo min mogelijk toeneemt. Dit doet u door zo gezond mogelijk te leven:
- rook niet;
- beweeg voldoende;
- voorkom overgewicht.
- Heeft u suikerziekte, hoge bloeddruk of een te hoog cholesterolgehalte? Dan is behandeling hiervan noodzakelijk. Ook het trouw innemen van voorgeschreven medicijnen zoals bloedverdunners is erg belangrijk.
Wanneer moet u contact opnemen?
Bij de volgende klachten, moet u contact opnemen met de verpleegafdeling:
- plotseling optredende wondlekkage;
- toenemende roodheid en zwelling van de wond;
- aanhoudende pijn;
- koorts.
Het telefoonnummer van de verpleegafdeling krijgt u mee bij uw ontslag.
Controle-afspraak
Als u naar huis gaat krijgt u van de verpleegkundige: Een afspraak bij de chirurg. Hechtingen worden tijdens het eerste polikliniekbezoek verwijderd.
Vragen?
Heeft u nog vragen naar aanleiding van deze brochure dan kunt u contact opnemen met de Verpleegkundig Specialisten vaatchirurgie. Zij hebben telefonisch spreekuur op woensdagochtend tussen 11.00 en 12.00 uur. Zij zijn bereikbaar op telefoonnummer: (076) 595 1159.
U kunt ook mailen: vaatchirurgie@amphia.nl
Voor nadere informatie kunt u de website van de harteraad bezoeken. De Harteraad is de patiëntenorganisatie van en voor mensen met een hart- of vaatziekte:
In onderstaand overzicht kruist uw chirurg/verpleegkundig specialist aan wat voor u van toepassing is:
| O | acetylsalicylzuur / ascal | continueren |
| O | plavix/clopidogrel | continueren |
| O | sintrommitis / acenocoumarol | 3 dagen tevoren stoppen |
| O | asasantin | continueren |
| O | ascal + plavix | plavix 7 dagen tevoren stoppen of ascal 7 dagen tevoren stoppen |
| O | marcoumar | 7 dagen tevoren stoppen |