
Inleiding
Tijdens uw bezoek aan de polikliniek urologie heeft uw behandelend uroloog geconstateerd dat u een varicocèle heeft, een spatader in de balzak. Ook is met u gesproken over de mogelijkheid de varicocèle te corrigeren. Het corrigeren van de varicocèle kan op twee manieren gebeuren. Eén is een operatieve correctie, de andere manier is een embolisatie. Deze laatste behandeling wordt door de radioloog gedaan op de röntgenafdeling. U bent door uw behandelend arts hierover geïnformeerd. Deze folder geeft u informatie over de operatie, de voorbereiding en de nazorg en een eventuele embolisatiebehandeling.
Wat is een varicocèle?
In het scrotum bevinden zich 2 testikels met 2 bijballen die aan de testikel vast zitten. Deze zijn verbonden met de zaadleider, die richting het lieskanaal gaat. Samen met deze zaadleider lopen er een aantal bloedvaten van en naar de testikel, via het lieskanaal. Een varicocèle is een uitzetting van de bloedvaten die zich tussen het lieskanaal en de testikel bevinden. Het is dus eigenlijk een soort spatader in de balzak. In 90% van de gevallen is de varicocèle linkszijdig. Dit komt omdat het bloedvat van de testikel (vena spermatica) uitmondt in het bloedvat van de nier (vena renalis) aan de linker kant. Als de klepjes in het bloedvat niet meer voldoende werken, ontstaat er een spatader en stroomt het bloed door hoge druk terug richting de testikel.
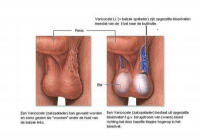
De meeste varicocèles geven geen klachten en worden vaak bij toeval ontdekt tijdens een lichamelijk onderzoek. De oorzaak van een varicocèle is niet geheel duidelijk. Meestal is er geen onderliggend lijden, maar bij een plotseling ontstane varicokèle op oudere leeftijd of bij een rechtszijdige varicocèle moet er verder onderzoek gedaan worden. Het onderzoek van een varicocèle bestaat uit lichamelijk onderzoek en het verrichten van een echografie (onderzoek met behulp van geluidsgolven). Een varicocèle voelt aan als een ‘zak met wormen’ en is veel duidelijker herkenbaar in een staande positie als in liggende positie. Bij drukverhoging kan de zwelling toenemen.
15% van de mannelijke bevolking heeft een varicocèle. Bij mannen met sperma-afwijkingen en vruchtbaarheidsproblemen heeft 20-40% een varicocèle. Een varicocèle kan in dit geval bal- of bijbalschade veroorzaken door de verhoogde temperatuur die in de balzak aanwezig is. Vaak wordt gedacht dat een varicocèle de oorzaak is van mannelijke onvruchtbaarheid; dat is echter niet het geval. Bij deze groep patiënten zal een varicocèlecorrectie mogelijk een spermakwaliteitsverbetering kunnen opleveren. Diverse onderzoeken zijn echter nog niet tot een duidelijke conclusie gekomen.
Behandeling
Wanneer een varicocèle behandeld moet worden, volgt er een operatie of u krijgt een embolisatie. De ingreep kan in dagbehandeling een korte opname verricht worden.
Operatie
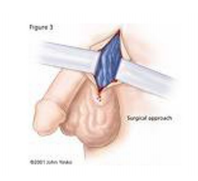
Bij een operatie wordt er in de lies of in de onderbuik een kleine snede gemaakt, waarbij de uitgezette bloedvaten worden opgezocht en worden afgebonden en doorgesneden. Dit gebeurt onder algehele narcose of plaatselijke verdoving (ruggenprik). De huidwond wordt met oplosbare hechtingen gesloten. De ingreep duurt ongeveer 30 min.
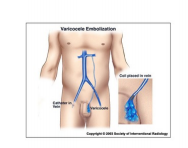
Embolisatie
Embolisatie vindt plaats op de röntgenafdeling. Hierbij wordt een bloedvat aangeprikt en onder röntgendoorlichting wordt het bloedvat dichtgemaakt. Zodanig dat er geen terugstroom van bloed meer kan plaatsvinden. Dit alles gebeurt onder plaatselijke verdoving. Soms lukt het niet om het juiste bloedvat te bereiken, dan zal alsnog een operatieve ingreep verricht kunnen worden.
Voorbereiding op de ziekenhuisopname
Gebruikt u bloedverdunners? Als u bloedverdunners (antistollingsmedicatie) gebruikt, meld dit dan aan uw behandelend arts. Hij/zij bespreekt met u of en wanneer u moet stoppen met deze medicijnen Op de operatiedag moeten de haren op de balzak geschoren zijn. Dit kunt u thuis doen.
Als u een embolisatie op de röntgenafdeling krijgt, dan hoeft u niet naar het preoperatieve spreekuur.
Opname
U wordt op de operatiedag zelf opgenomen. U meldt zich op de afgesproken tijd op de afgesproken unit/afdeling. Neem uw verzekeringspasje, medicijnen en eventuele allergiegegevens mee. Op de afdeling wordt u ontvangen door de verpleegkundige die u naar de kamer brengt en de gang van zaken op de afdeling zal uitleggen.
De operatie
Wanneer u een kunstgebit en/of contactlenzen draagt, moet u deze uitdoen. Ook mag u tijdens de operatie geen sieraden dragen. Een verpleegkundige rijdt u met uw bed naar de voorbereidingsruimte van de operatieafdeling. Vervolgens krijgt u een infuus. U gaat naar de operatiekamer en schuift over op de operatietafel. Hierna dient de anesthesioloog de narcose of verdoving toe.
Na de operatie
U gaat na de operatie voor korte tijd naar de uitslaapkamer. Als de controles, zoals bloeddruk en ademhaling in orde blijken gaat u naar uw eigen kamer. De verpleegkundige van de afdeling komt u halen.
Nazorg
De hechtingen die gebruikt zijn lossen vanzelf op. Een dag na de operatie mag u weer douchen. Na 7 dagen is zwemmen meestal weer mogelijk. De eerste week na de ingreep is het verstandig rustig aan te doen. Zelf voelt u meestal het beste wat u wel en niet kunt.
Complicaties
Soms ontstaat er na de ingreep een bloeduitstorting, overmatige pijn in het wondgebied of een infectie. Een blauwverkleuring van de wond komt geregeld voor; dit behoeft geen verdere behandeling. Als reactie op de correctie kan er ook een hydrokèle ontstaan. Dit is een goedaardige zwelling uitgaande van de balzak, waarbij er extra vocht rondom de testikel komt te zitten. Ook kan er in verband met het doornemen van de bloedvaten atrofie van de testikel ontstaan (kleiner worden of afsterven van de bal).
Controle
Volgens afspraak komt u op controle bij de uroloog.
Wat te doen in geval van ziekte of verhindering?
Als u door ziekte of andere reden verhinderd bent uw afspraak na te komen, neem dan zo snel mogelijk contact op met de polikliniek urologie.
Tot slot
Deze folder betreft een algemene voorlichting en is bedoeld als extra informatie naast het gesprek met uw behandelend arts. Bijzondere omstandigheden kunnen tot wijzigingen aanleiding geven. Dit zal altijd door uw uroloog aan u kenbaar worden gemaakt. Heeft u na het lezen van deze folder nog vragen, dan kunt u op werkdagen contact opnemen met de afdeling urologie, telefoonnummer (076) 595 1026.
Bij vragen of problemen thuis kunt u tijdens kantooruren bellen met:
Polikliniek urologie
Telefoonnummer: (076) 595 1026
Buiten kantooruren kunt u contact opnemen met de afdeling Spoedeisende Hulp.
Telefoonnummer: (076) 595 5000.